Александр Бочаров заболел саркомой, когда учился в 11-м классе – играл в любимый футбол и получил травму колена, которая спровоцировала рост костной опухоли. «Правмир» делал с ним большое интервью о борьбе с болезнью, любви, потере близкого человека – в больнице он познакомился со своей первой супругой Анной, она тоже болела саркомой и умерла через 2 года после свадьбы.
Сейчас Александр женат во второй раз, воспитывает троих детей и руководит организацией «Содействие больным саркомой». Для этих людей одно из самых сложных решений – операция по ампутации больной ноги или руки. Бочаров помогает им принять неизбежное и жить дальше, тем более что современный протез – это практически собственная нога.

19-летний Александр Бочаров, конечно, не был готов к ампутации левой ноги. Он старался избегать этой темы и менял врачей, как только те начинали говорить про операцию. С юношеским максимализмом и пафосом Александр заявлял маме, что хочет, опустив голову, видеть оба ботинка.
К тому моменту он уже несколько лет боролся с остеосаркомой. В левую ногу вместо сустава, который пришлось удалить вместе с опухолью, ему поставили эндопротез — искусственный сустав, но, как это часто бывает, возникло инфицирование. Пока врачи боролись с инфекцией, случился рецидив опухоли, она поразила больший участок, появились метастазы в легких, и ампутация ноги, причем на достаточно высоком уровне, была уже вопросом жизни, а не желания. К тому же опухоль росла и доставляла сильную боль.
— Опухоль была уже таких размеров, что она не помещалась в мой ортез, который держал ногу без сустава, поэтому несколько месяцев я мог только лежать. Когда сказали, что будет ампутация, я подумал: «Слава Богу», — рассказывает Александр.
Сразу после операции он почувствовал облегчение. Год ходил на костылях, а потом попросил самый простой в использовании протез, чтобы как можно быстрее научиться им пользоваться.
— Давай сделаем тебе получше? — предлагали врачи.
— Нет, я хочу, чтобы встал и пошел. Чтобы дорогу можно было перейти, пока горит зеленый свет светофора.
Первый протез Александра был по сути палкой, сгибающейся в области колена, и как научился он ходить на этой палке — неправильно, резко — так и продолжает ходить неправильно уже на суперсовременном протезе за три миллиона рублей. На самом деле была еще одна причина, почему Бочаров не думал о качестве протезирования — три года после операции, до 2010-го, он был пациентом паллиативного отделения.

— Прогноз неблагоприятный, я скоро умру, зачем мне этот протез? Я такие соображения никому, конечно, не озвучивал, особенно маме. Пока я занимался метастазами в легких. И в принципе, так как я уже на костылях адаптировался и так как мне убрали основной источник боли и дискомфорта, для меня это уже была свобода.
Я жил в 60 километрах от Москвы, в деревне, но при этом на этих костылях ездил в Москву — идти мне 400 метров до остановки, потом ехать полтора часа в автобусе, потом эскалаторы, метро, час пик. Сначала я просил друзей сопровождать меня, потом подумал, что они же не могут быть постоянно со мной, у них свои дела, а мне надо справляться самому. Иногда в метро в час пик меня толкали, я падал. Правда, не всегда помогали подняться. Сначала меня это удивляло, а потом я спокойно стал к этому относиться — у каждого свое видение проблемы.
Когда, вопреки прогнозам, Александр Бочаров вошел в ремиссию, друзья-благотворители помогли ему купить электронный протез. Еще через несколько лет он получил протез от государства.
— Когда тебе дают протез, кажется, что все просто — наденешь и пойдешь, ты же раньше ходил, знаешь, как это делать на двух ногах. Но оказывается, здесь давит, тут жестко, там неудобно, и тогда ты думаешь — на нем стоять-то невозможно, как на нем ходить вообще? — рассказывает Александр. — Потом протезисту говоришь, где тебе мешает, и он исправляет эти моменты, потому что иначе будет постоянно натирать и образуется рана на культе. Дальше учишься ходить: сначала брусья, ты вдоль них ходишь с двумя опорами, тебе рассказывают, как ставить ногу, как плечи держать. Лучше это делать перед зеркалом, потому что мозг автоматически идет по пути наименьшего сопротивления — протезом ты неосознанно делаешь короткий шаг, а своей ногой длинный. Надо мозг переучивать.
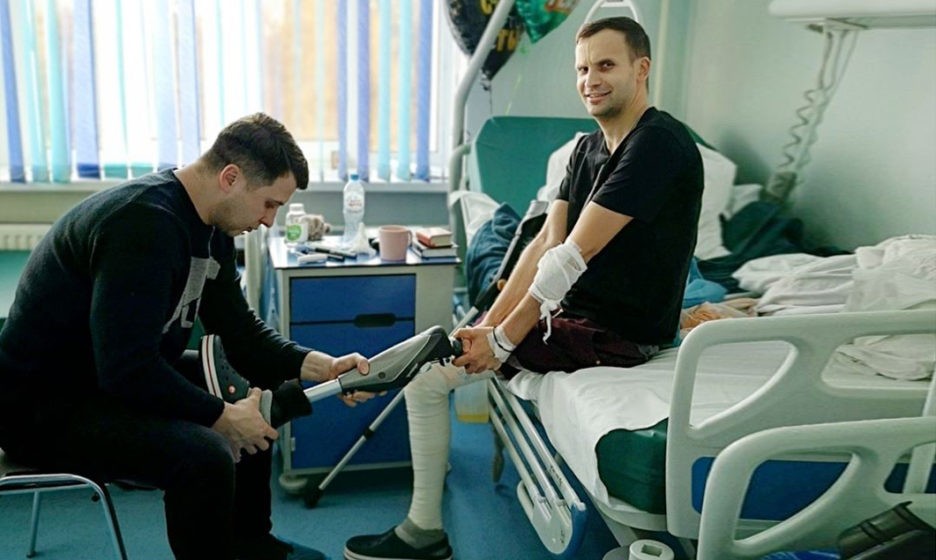
Все зависит от того, насколько человек хочет научиться ходить, говорит Бочаров. Кто очень хочет, может освоить протез за месяц, кто ленится, как он, тому нужно больше времени, а кто-то совсем отказывается от протеза или использует его возможности по минимуму, в основном передвигаясь на костылях, потому что считает, что не справится.
— Вообще научиться ходить на протезе — это как научиться ездить на велосипеде, не нужна ни физическая подготовка особенная, ни особые усилия. Нужно понять технику и научиться держать баланс, но, конечно, лучше, когда занимаешься с реабилитологом и поддерживаешь в тонусе не только мышцы ампутированной ноги, но и все тело, — рассказывает Александр.
Государство предоставляет бесплатно два протеза — для душа и основной, основной можно менять раз в три года. В случае с онкологическими больными государство оплачивает дорогой электронный протез, только если человек пять лет прожил в ремиссии. Почему именно такая цифра, Бочаров не знает, ведь рецидив может возникнуть и на шестой год. Неэлектронные, которые тоже очень активны, но стоят до миллиона рублей, можно получить сразу.
Протез ноги — модульная конструкция, то есть состоит из нескольких частей: стопа, она компенсирует нагрузку на спину, смягчает удары, потом голень, коленный модуль и культеприемная гильза, которая уже крепит протез к культе. Есть еще поворотный модуль, удобная, маленькая, но очень дорогая штука. За счет этого можно подогнуть ногу под себя или, наоборот, поднять на уровень рук, чтобы, например, завязать шнурки. Выглядит не очень приятно, поэтому Александр всегда предупреждает, когда собирается это сделать. Устройство культеприемной гильзы позволяет носить протез неограниченное количество времени. Ощущение, говорит Бочаров, такое же, как когда долго ходишь в обуви — теоретически в ботинках можно даже спать, но какое облегчение чувствуешь, когда снимаешь их после долгого дня.

Современный электронный протез — это практически собственная нога. Он, конечно, стоит, как дорогой автомобиль или однокомнатная квартира в недалеком Подмосковье, зато почти полностью обеспечивает качественную жизнь, только получить его непросто — придется как минимум сразиться с бюрократической машиной. Чтобы государство оплатило протез за три миллиона, Бочаров прошел повторное медицинское освидетельствование и подтвердил инвалидность.
— Несмотря на то что у меня есть все документы, там проверили все, вплоть до того что измерили рост, объем груди. Они выясняют, насколько он тебе нужен, так как есть определенные показания и противопоказания, и они парадоксальны, — рассказывает Александр. — На электронном протезе легче и безопаснее ходить, ему можно больше доверять, это позволяет снизить нагрузку на здоровую ногу, позволяет активнее ходить по лестницам и тратить на это меньше энергии. И наоборот, чтобы ходить на неэлектронном протезе, нужен определенный навык, там идет сильная нагрузка на суставы, перекос по спине, поэтому возникают проблемы с позвоночником и сердечно-сосудистой системой. А по закону человеку, у которого и так уже есть проблемы с этим, положен протез, на котором тяжело ходить.
На своем электронном протезе Бочаров передвигается без проблем. Более того, сейчас у него сломана нога, поэтому протез берет на себя основную нагрузку. Александр надевает его с утра, как только просыпается. Чтобы умыться, наклоняется над раковиной, зафиксировав положение коленного модуля так, как если бы это была его собственная коленка. Он спускается и поднимается по лестнице, ходит в походы в горы, ездит на велосипеде, катается на коньках, серфит и занимается фехтованием.

В ответ на вопрос, что нельзя делать, если у тебя протез ноги, Александр смеется:
— Не знаю, придумайте что-нибудь. Мне ничего в голову не приходит.
Протез имеет несколько режимов работы, например, базовый, йога, эллипсис. Менять их можно с помощью приложения в телефоне. Раз в пять дней протез нужно заряжать, выглядит это достаточно футуристично — светящаяся синим нога, подключенная к розетке. Сам Бочаров сравнивает этот процесс с зарядкой электромобиля. Обычно он ставит протез заряжаться на ночь, но иногда может подзарядить «ногу» от прикуривателя в машине.

А недавно Александр встал на беговой протез:
— Нельзя передать эти ощущения, когда ты 12 лет не прыгал и не бегал. Я забыл, как прыгать на двух ногах, сначала мне даже помогали — держали за руки. Прыгаешь как дурачок и не можешь остановиться, набегаться, напрыгаться. Я же раньше, как Форест Гамп, всегда бежал. Такое счастье было снова испытать эти ощущения.
Еще 10 лет назад, когда Александр шел по улице в шортах и светил новеньким механическим протезом, люди оборачивались и едва не показывали пальцем. Сейчас человеком с протезом руки или ноги никого уже не удивишь, но даже в те не самые простые времена у Александра не было главного, что мешает жить полноценно, — синдрома инвалида.
— Я не ощущал себя инвалидом благодаря моим друзьям. Невзирая на то, что я был на химии, без волос и ресниц, на костылях, прятался от солнца, они проводили со мной время и прекрасно справлялись с тем, чтобы меня никто не пнул, не толкнул в толпе. Без сожаления, без жалости, они относились спокойно к моей болезни, а о помощи зачастую не надо было даже просить — они сами видели, что мне нужно, — рассказывает Александр.
Если подопечным организации «Содействие больным саркомой» не так повезло в жизни, ее руководитель Александр Бочаров сам становится для них позитивным и жизнерадостным другом. Он ездит в больницы, часто по приглашению врачей, и всем, кто боится и оттягивает неизбежное, на своем примере показывает, что с протезом можно жить.

— Некоторые настолько боятся ампутации, что 15 лет мучаются с этими инфекциями, врачи кульбиты делают, пытаются сохранить ногу, а она уже нормально не функционирует. Одна девушка так 14 лет жила, потом все-таки решилась на операцию, причем ей ампутировали ногу с вычленением бедра из таза. Протезист спрашивает меня через какое-то время, где она, почему не приходит делать протез. А ей некогда, нога ей не мешает, она зажила — конкурсы красоты для инвалидов, мероприятия разные, у детей олимпиады.
Для своих детей Александр придумал историю — говорит, что пират. Сын-второклассник доказывает друзьям, что папа воевал на море, сражался с Саркомотом, тот его ужалил, другой пират наступил на ногу. А крови много было? — спрашивают дети. — Много! — отвечает, — но потом доктор на корабле все зашил.

— Детям вообще очень нравится, и взрослым иногда удобно. У нас деревня небольшая, и вот я стал свидетелем, как внук пытался отпроситься у бабушки на футбол, а она его, наоборот, загнать домой. Когда ее аргументы, почему не надо играть в футбол, закончились, она придумала: «Вон Бочаров тоже в футбол играл, ему ногу отрезали». Но я не обижаюсь на такое, конечно. Что обижаться?
Автор: Наталья Костарнова
Фото: Анна Гальперина, Александр Бочаров / Facebook
Источник: ПравМир